Что такое геморрой?
Проктология (колопроктология) – медицинская отрасль, занимающаяся проблемами отделов толстого кишечника, заднего прохода, параректальной зоны. Проктологи считают, что не менее 65% населения сталкиваются с соответствующей симптоматикой.
Геморроидальная болезнь (устаревшее – почечуй) представляет собой патологически расширенные вены прямокишечного венозного сплетения с формированием геморройных узлов. Простыми словами геморрой – периодически кровоточащие синеватые сосудистые «шишки» в области прямой кишки.
Геморроидальные узлы – складки (бугорки) слизистого слоя заднепроходного канала. В норме они совместно с мышечными волокнами удерживают каловые массы. Застойные явления, излишнее напряжение (натуживание) нарушают архитектонику бугорков, что ведет к изменениям местного кровообращения. Итогом становится увеличение складок, их выпячивание наружу.
При появлении первых беспокоящих признаков обратитесь к врачу. Игнорирование симптомов усугубляет проблему, приводит к серьезным последствиям.
Классификация геморроя
Различают острую и хроническую форму заболевания. Ориентируясь на локализацию увеличенных венозных образований относительно ануса, выделяют внутренний, наружный, комбинированный тип патологии. В зависимости от первопричины возникновения бывает врожденный, приобретенный вид патологического процесса. О вторичной форме говорят как о проявлении основного недуга.
Существует также 4 стадии, 3 степени болезни.
Внутренний геморрой
Название данной формы объясняется анатомическим расположением узлов. Они находятся под слизистым слоем в прямокишечным просвете, не выступая наружу и имея вид кавернозных тел. Внутренние геморройные узлы не определяются в ходе врачебного осмотра. Для уточнения их состояния проводится диагностическая процедура – ректороманоскопия. Патологически измененная структура долгое время не дает о себе знать. В силу отсутствия соответствующей симптоматики нарушения приобретают стойкий характер.
Во время профилактического исследования (пальцевого ректального или инструментального) у человека выявляются увеличенные в размерах шишечки. Если других подозрительных симптомов нет, обследуемый не предъявляет жалобы, диагноз «внутренняя геморроидальная болезнь» не подтверждается.
Согласно статистике, у более 75% рожавшего женского населения расширяются вены дистального отдела прямой кишки. После двух-трёх родов процент заболевших повышается.
К факторам риска появления недуга относятся:
- Образ жизни (условия труда). Как гиподинамия, так и чрезмерная физическая активность приводят к застойным явлениям в малом тазу, повышенному давлению в сосудах целевой зоны.
- Проблемы с пищеварительной системой. Чередование запоров и диареи становится причиной раздраженной, истонченной слизистой органа.
Внешний геморрой
Мягкие по консистенции фиолетово-голубые узелки визуализируются при внешнем осмотре, располагаясь наружно в непосредственной близости к анальному отверстию.
Негативная симптоматика усиливается на фоне долгого сиденья на очень твердой плоскости. Патология преимущественно возникает у мужчин молодого, среднего возраста.
В патогенетический механизм вовлекаются не только структуры прямокишечного венозного сплетения, но и глубокие вены ног. Это объясняется не только внешними факторами (гиподинамия, подъем тяжестей), но и врожденной «уязвимостью» сосудистых стенок.
Анальные бахромки (не являются геморроем)
Представляет собой провисающие складки кожи, определяющиеся вокруг заднего прохода. Образование имеет вид бахромы. Растяжение кожных покровов не опасно для здоровья, являясь эстетическим дефектом. При травматическом повреждении возможно развитие инфекционного воспаления.
Анальные бахромки обычно являются проявлением основного заболевания – наружной формы, сфинктерита, хронических запоров.
Острый и хронический геморрой у мужчин и женщин
Острый вариант болезни сопровождается воспалением венозной стенки и формированием тромба в районе воспалительного очага. Оба патологических процесса объединены термином «тромбофлебит». Появляется отечность шишек, нарастает болевой синдром. Особенно выраженным он становится во время опорожнения плотным калом.
При хронической форме наблюдается бессимптомная клиническая картина. Подозрительные признаки возникают последовательно, практически незаметно для больного. Возможно развитие дегенеративно-дистрофического расстройства связок прямой кишки, сосудистых стенок. Ослабленный мышечный тонус анального сфинктера приводит к тому, что отечные узлы выпадают наружу. Состояние характеризуется наличием зуда, жжения в районе ануса. Пациенты редко жалуются на болезненный дискомфорт.
Согласно статистическим данным, у 60% больных геморроидальная болезнь сопровождается с хронической венозной недостаточностью (ХВН) нижних конечностей.
Геморрой у беременных женщин
Изменённое состояние бугорков определяют у большинства дам в положении. Проблема возникает во второй половине периода вынашивания.
Ведущими причинами могут стать:
- Высокий показатель прогестерона. Это является физиологической реакцией организма. Действие гормона снижает тонус гладкой мускулатуры структур малого таза, делает соединительную ткань «рыхлой».
- Малоактивный образ жизни. Гиподинамия сопровождается ухудшением кровоснабжения кишечника, ослаблением перистальтической волны, моторной функции, хроническими запорами.
- Венозный застой – следствие растущей в объемах матки и повышения внутрибрюшного давления. В результате происходит сдавление отводящих вен женского таза, нарушение работы пищеварительного тракта.
- Процесс родов. Сильнейшее напряжение в период изгнания (потужной) способствует образованию «свежих» шишек или обострению хронического процесса, ранее себя не проявившего.
На появление болезни у беременной также влияют избыточный вес, скачки артериального давления (гипертонические кризы), отягощенная наследственность.
Стадии хронического геморроя
В современной классификации представлено 4 стадии заболевания:
- Первая. Больного чувствует кратковременное саднение в области промежности. После опорожнения на туалетной бумаге остается пару капель крови. Во время диагностики определяется усиленный венозный рисунок. Узелки на начальном этапе не выпадают.
- Вторая. Зудящие ощущения в целевой зоне становятся более выраженными, сочетаясь с умеренным слизисто-кровянистым отделяемым из ануса. Выпадающие «шишечки» легко вправляются на место. Дистрофические проявления мягкотканных структур незначительные.
- Третья. Кровянистые выделения, выпадение бугорков возникают все чаще. Прогрессирует дистрофия связочного аппарата, мускулатуры.
- Четвертая. Ощущается постоянная боль в проблемном участке, отечные узлы выпадают даже в состоянии покоя (самостоятельно не вправляются). Возможно развитие недостаточности сфинктера, при котором наблюдается полное или частичное недержание кала.
Симптомы и характерные признаки геморроя
Основные проявления патологического состояния:
- Кровотечение – наиболее распространённый признак заболевания, характеризующийся той или иной степенью интенсивности. В начале трансформации венозных узлов на туалетной бумаге остается слабые отметины алого цвета. К терминальной стадии после опорожнения отмечается забрызганная кровью поверхность унитаза. При внутренней форме процесса кровяные сгустки могут скапливаться в ампулярной части прямой кишки. Кровь имеет темно-сливовый оттенок.
- Дискомфорт в районе ануса. На начальных стадиях патологии человек рассказывает врачу о жгучих, зудящих, саднящих ощущениях. Симптомы усиливаются после каждого похода в туалет, значительно ухудшая качество жизни. Тупая ноющая боль возникает на 3, 4 стадиях. Острая боль – отличительный признак формирующейся трещины заднего прохода, массивного тромбоза бугорков. Во время осмотра и пальпации определяются резко болезненные плотные шишки синюшного цвета. При обострении хронического процесса вследствие выраженной отечности возникают тенезмы (ложные позывы к дефекации).
- Выпадение узлов. Складки выпадают из анального отверстия при прогрессировании процесса, отсутствии должной терапии. Выпадая, узелки могут воспаляться, ущемляться. Грозными осложнениями являются тромбообразование, некроз (отмирание) тканей.
Покраснение, раздражение кожных покровов промежности, слизистое отделяемое из ануса, – все эти проявления также беспокоят человека при почечуе.
Возможные осложнения геморроя
Стесняясь говорить о деликатной проблеме и откладывая визит к специалисту, пациент не осознаёт возможных рисков. Чем дольше в жизни больного отсутствует специализированная помощь, тем тяжелее протекает недуг. Без правильно разработанной лечебной программы, без соблюдения врачебных рекомендаций могут развиваться тяжелые осложнения, функциональные расстройства органов таза.
К основным негативным эффектам болезни относятся:
- тромбозы;
- ущемление шишек;
- образование прямокишечных свищевых ходов, анальных трещин;
- гибель, распад мягкотканных структур;
- парапроктит – острое воспаление параректальной клетчатки;
- гнойное воспаление подкожной клетчатки, не имеющее четких границ (флегмона).
Если патология возникла в начале-середине периода вынашивания, через несколько месяцев возможно проникновение инфекционного агента через плаценту, заражение ребенка. Также увеличивается вероятность кровотечения в период родоразрешения (или сразу после него).
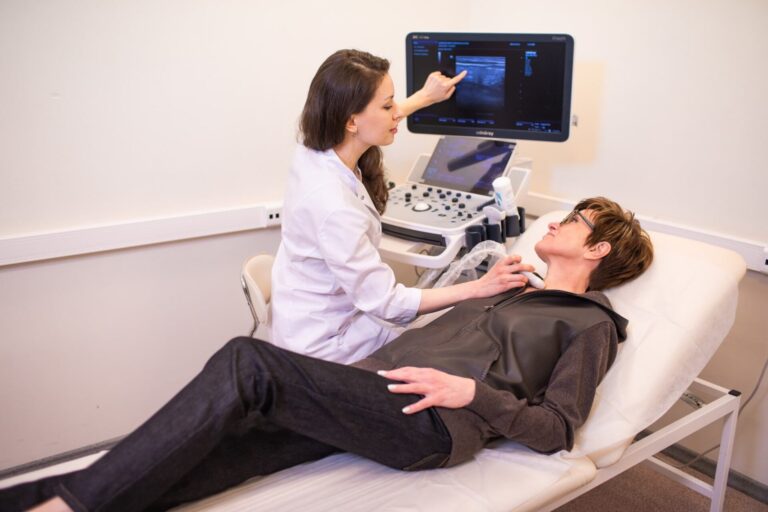
Методы диагностики геморроя
Наличие неприятной симптоматики требует обращения к специалисту хирургического профиля – проктологу (колопроктологу).
В ходе приема врач собирает анамнез, детально выясняя жалобы, возможные причины их появления. Врачебный осмотр подразумевает изучение состояния перианальной зоны, ануса снаружи. Затем следует пальцевое ректальное исследование прямой кишки – внутреннее обследование органа, проводимое врачом. Доктор дает оценку состоянию кожных покровов, слизистого слоя интересующего участка, качеству безусловных рефлексов. Определяется насыщенность венозного рисунка, изучаются венозные бугорки – их окраска, консистенция, степень напряженности. Подтверждается или исключается наличие рубцовых изменений, полипозных разрастаний, анальных трещин.
В комплексную диагностику входят:
- Ректороманоскопия – эндоскопический метод, позволяющий визуализировать прямокишечные структуры. Специальный прибор (ректороманоскоп) помогает обнаружить новообразования, очаги воспаления, геморройные «шишки».
- Ультразвуковое сканирование органов брюшной полости, фиброгастродуоденоскопия (ФГДС). Исследования дают возможность оценить состояние отделов пищеварительной системы, исключая наличие кровотечения.
- Клинический анализ крови, анализ кала на скрытую кровь. Исследования дают возможность выявить желудочное, кишечное кровотечение, анемию (малокровие) вследствие кровопотери.
Причины геморроя и факторы риска
Специалисты называют 2 основных патогенетических механизма развития патологического процесса:
- Продолжительное по времени расстройство местного кровоснабжения венозной кровью, проявляется застоем и повышением давления.
- Локальное (очаговое) воспаление стенки одной или нескольких геморроидальных складок. Для хронического флебита характерны истончение, высокая проницаемость пораженных сосудистых стенок.
Важную роль в появлении проблемы играет генетический фактор. От родителей ребенку передаются не только цвет радужки, форма бровей, но и предрасположенность к различным заболеваниям. Отягощенная наследственность в полной мере может проявиться под влиянием провоцирующих факторов:
- сидячий образ жизни;
- повышенная физическая активность, специфические спортивные нагрузки (тяжелая атлетика, пауэрлифтинг, велоспорт);
- нездоровый рацион питания (любовь к фастфуду, вредным перекусам);
- злоупотребление алкогольными напитками;
- частое расстройство стула, чередующееся с запорами;
- избыточный вес, ожирение;
- опухоли, инфекционно-воспалительные процессы кишечника, структур малого таза;
- длительный стресс;
- период вынашивания, роды (актуально для женского пола).
Методы лечения геморроя: от консервативного до хирургического
Врачебная тактика может заключаться в проведении консервативной терапии. Она предполагает назначение мазей, суппозиториев, таблетированных препаратов. Также пациент должен придерживаться определенного диетического питания.
Возможно проведение малоинвазивных лечебных методик (лигирование, склеротерапия и т.д.). По показаниям человеку проводят оперативное вмешательство.
Важно понимать, что в остром состоянии не делают операцию, а также не назначают физиопроцедуры. Рекомендуется только комплексная медикаментозная терапия.
Лечебная стратегия зависит от особенностей течения, стадии патологии, степени выраженности симптоматики.
Рассмотрим каждый способ лечения отдельно.